چگونه میتوان سرنوشت سلولها را درک کرد؟
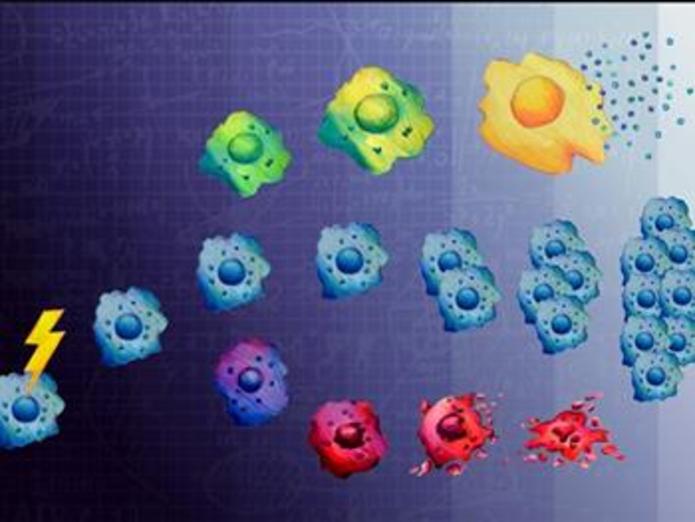
به گزارش خبرنگار «نبض فناوری» با وجود گسترش درمانهای جدید مانند ایمونوتراپی یا درمانهای هدفمند، پرتودرمانی و شیمی درمانی خط مقدم درمان برای بیماران سرطانی باقی مانده است. حدود نیمی از بیماران هنوز پرتودرمانی دریافت میکنند و 60 تا 80 درصد شیمی درمانی دریافت میکنند. هم پرتودرمانی و هم شیمیدرمانی با آسیبپذیری به DNA و بهره گیری از آسیبپذیری خاص سلولهای سرطانی کار میکنند. سلولهای سالم بیشتر از پرتودرمانی و شیمیدرمانی زنده میمانند، زیرا مکانیسمهای آنها برای شناسایی و ترمیم آسیب DNA دست نخورده است. در سلولهای سرطانی، این مکانیسمهای ترمیم توسط جهشها به خطر میافتد.هنگامیکه سلولهای سرطانی نتوانند بهاندازه کافی به آسیب DNA ناشی از پرتو درمانی و شیمی درمانی پاسخ دهند، در حالت ایده آل، دچار آپوپتوز میشوند یا به روشهای دیگر میمیرند.
پیری سلولی
با این حال، سرنوشت دیگری برای سلولها پس از آسیب DNA وجود دارد: پیری، حالتی که سلولها زنده میمانند، اما تقسیم نمیشوند. DNA سلولهای پیر بهاندازه کافی آسیب ندیده است که بتواند آپوپتوز را القا کند، اما آنقدر آسیب دیده است که از تقسیم سلولی پشتیبانی نمیکند. در حالی که سلولهای سرطانی پیر قادر به تکثیر و گسترش نیستند، اما بازیگران بدی در مبارزه با سرطان هستند زیرا به نظر میرسد که سلولهای سرطانی دیگر را قادر میسازند تا به شکل تهاجمیتری رشد کنند. اگرچه سرنوشت یک سلول سرطانی تا چند روز پس از درمان مشخص نیست، تصمیم برای زنده ماندن، مرگ یا پیری خیلی زودتر گرفته میشود. اما دقیقاً زمان و نحوه اتخاذ این تصمیم به خوبی درک نشده است. در مطالعهای روی سلولهای سرطانی تخمدان و استئوسارکوم که در 19 جولای در نشریه Cell Systems منتشر شدند، محققان MIT نشان دادند که پروتئینهای سیگنالدهنده سلولی که معمولاً با تکثیر سلولی و آپوپتوز مرتبط هستند، سلولهای سرطانی را در عرض 12 ساعت پس از درمان با دوزهای پایین انواع خاصی از شیمیدرمانی، به پیری میسانند. مایکل یافه، مدیر مرکز پزشکی سرطان پیشرفته MIT، عضو موسسه تحقیقات یکپارچه سرطان کخ MIT و نویسنده ارشد این مطالعه میگوید: " وقتی نوبت به درمان سرطان میرسد، این مطالعه تأکید میکند که مهم است که در مورد سیگنالدهی سلولی خیلی خطی فکر نکنیم. اگر فرض کنید که یک درمان خاص همیشه به همان شیوه بر سیگنالدهی سلولهای سرطانی تأثیر میگذارد، ممکن است خود را برای شگفتیهای بسیاری آماده کرده باشید و سرطانها را با ترکیب اشتباه داروها درمان کنید."
مکانیسمهای سیگنالدهی دخیل در پیری
این تیم با استفاده از ترکیبی از آزمایشها با سلولهای سرطانی و مدلسازی محاسباتی، مکانیسمهای سیگنالدهی سلولی را مورد بررسی قرار دادند که سلولهای سرطانی را وادار میکند تا پس از درمان با یک عامل ضد سرطانی رایج، به ورود به پیری ترغیب میکند. تلاشهای آنها دو پروتئین کیناز و یک جزء از کمپلکس فاکتور رونویسی AP-1 را مشخص کرد که با القای پیری پس از آسیب DNA، علیرغم نقشهای به خوبی تثبیت شده برای همه این مولکولها در ترویج تکثیر سلولی در سرطان، بسیار مرتبط است. محققان سلولهای سرطانی را با دوزهای کم و بالای دوکسوروبیسین درمان کردند، یک داروی شیمی درمانی که در عملکرد توپوزومراز II تداخل ایجاد میکند، آنزیمی که در طول تکثیر رشتههای DNA را میشکند و سپس ترمیم میکند تا پیچیدگیها و سایر مشکلات توپولوژیکی را برطرف کند. با اندازهگیری اثرات آسیب DNA روی سلولهای منفرد در چندین نقطه زمانی از شش ساعت تا چهار روز پس از قرار گرفتن در معرض اولیه، تیم دو مجموعه داده ایجاد کرد. در یک مجموعه داده، محققان سرنوشت سلول را در طول زمان ردیابی کردند. برای مجموعه دوم، محققان سطوح فعالیت سیگنالینگ سلولی نسبی را در انواع پروتئینهای مرتبط با پاسخ به آسیب DNA یا استرس سلولی، تعیین سرنوشت سلولی و پیشرفت از طریق رشد و تقسیم سلولی اندازهگیری کردند. سپس از دو مجموعه داده برای ساخت یک مدل محاسباتی استفاده شد که همبستگی بین زمان، دوز، سیگنالینگ و سرنوشت سلول را شناسایی میکند. این مدل فعالیتهای MAP کینازهای Erk و JNK و فاکتور رونویسی c-Jun را به عنوان اجزای کلیدی پروتئین AP-1 شناسایی کرد که در القای پیری نیز نقش دارند. سپس محققان این یافتههای محاسباتی را با نشان دادن اینکه مهار JNK و Erk پس از آسیب DNA با موفقیت از ورود سلولها به پیری جلوگیری کرد، تأیید کردند.
نقشهای مختلف MAP کینازها
محققان از مهار JNK و Erk برای تعیین دقیق زمان تصمیم گیری سلولها برای ورود به پیری استفاده کردند. با کمال تعجب، آنها دریافتند که تصمیم برای ورود به پیری در عرض 12 ساعت پس از آسیب DNA گرفته شده است، حتی اگر چند روز طول بکشد تا سلولهای پیری انباشته شوند. این تیم همچنین دریافت که با گذشت زمان بیشتر، این MAP کینازها عملکرد متفاوتی به خود گرفتند، آنها با ترویج ترشح پروتئینهای پیش التهابی به نام سیتوکینها، باعث میشوند که از طریق این سیتوکینها سایر سلولهای سرطانی تکثیر شوند و در برابر شیمی درمانی مقاوت کنند. تاتیانا نترفیلد، دانشجوی فارغ التحصیل در آزمایشگاه یافته و نویسنده اصلی این مطالعه، میگوید: " پروتئینهایی مانند سیتوکینها، رفتار بد را در سلولهای تومور مجاور تشویق میکنند که منجر به پیشرفت سرطان به سمت تهاجمیتر شدن میشود. به همین دلیل، تصور میشود که سلولهای پیری که برای مدت طولانی در نزدیکی تومور میمانند، برای درمان سرطان مضر هستند." یافتههای این مطالعه برای سلولهای سرطانی تحت درمان با انواع رایج شیمیدرمانی که تکثیر DNA را پس از ترمیم متوقف میکند، اعمال میشود. اما به طور گستردهتر، این مطالعه تأکید میکند که در هنگام درمان سرطان، درک ویژگیهای مولکولی سلولهای سرطانی و عوامل زمینهای مانند زمان و دوز در تعیین سرنوشت سلول بسیار مهم است.
نتیجه گیری
با این حال، این مطالعه پیامدهای فوری تری برای درمانهایی دارد که از قبل در حال استفاده هستند. یک دسته از مهارکنندههای Erk، مهارکنندههای MEK، در کلینیک استفاده میشوند با این انتظار که رشد سرطان را مهار کنند. یافه میگوید: " ما باید در مورد تجویز مهارکنندههای MEK همراه با شیمی درمانی محتاط باشیم. این ترکیب ممکن است اثر ناخواسته تحریک سلولها به سمت تکثیر را به جای سوق به پیری داشته باشد." در آینده، این تیم مطالعاتی را برای درک چگونگی و چرایی انتخاب تکثیر سلولها به جای ورود به پیری انجام خواهد داد. علاوه بر این، این تیم قصد دارد از توالییابی نسل بعدی برای درک اینکه کدام ژنها، c-jun را تنظیم میکنند تا سلولها را به سمت پیری سوق دهد، استفاده کنند.









































